以下将为您详细解读儿童风湿病的诊断原则、常用标准以及注意事项。

(图片来源网络,侵删)
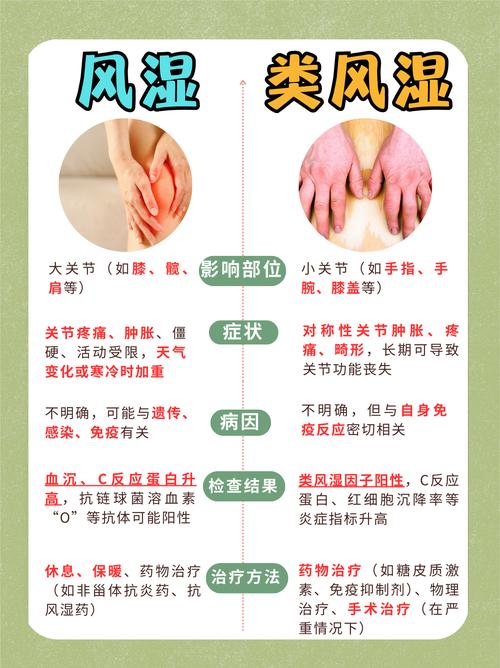
核心诊断原则:综合判断与排除法
儿童风湿病,也称为儿童风湿性疾病,是一大类异质性疾病的总称,其诊断核心原则是:
- 详细询问病史:医生会非常关注症状的出现时间、特点、严重程度、有无规律性(如晨僵)、以及对治疗的反应等。
- 全面的体格检查:特别是关节检查(看有无肿胀、压痛、活动受限)、皮疹、内脏器官(心、肺、肾)受累的体征等。
- 实验室检查:包括炎症指标、自身抗体等,但这些指标特异性不强,只能作为辅助诊断和监测疾病活动度的工具。
- 影像学检查:如X光、超声、MRI等,用于评估关节损伤或内部器官受累情况。
- 遵循国际诊断/分类标准:针对特定的疾病(如幼年特发性关节炎JIA),有国际通用的诊断标准,这为医生提供了重要的框架。
- 排除其他疾病:这是诊断过程中至关重要的一步,许多感染、肿瘤、血液系统、遗传代谢性疾病都可能表现为类似风湿病的症状,必须首先排除。
几种常见儿童风湿病的诊断标准
以下是几种最常见的儿童风湿病的国际诊断标准概览。
幼年特发性关节炎
JIA是儿童时期最常见的风湿病,其诊断标准在过去十年中有所更新(ILAR标准 vs. 新的ACR/EULAR标准)。2025年ACR/EULAR发布的JIA分类标准被广泛使用。
核心诊断标准(必须满足):
(图片来源网络,侵删)
- 发病年龄:小于16岁。
- 关节炎:至少1个关节持续肿胀(或有积液),或存在其他关节炎体征(如关节痛、活动受限、局部发热),并且持续时间至少6周。
分类标准(将JIA分为不同类型): 在满足核心标准的基础上,根据发病最初6个月内的临床表现,将其分为以下几类:
| 疾病类型 | 关节受累情况 | 其他关键特征 |
|---|---|---|
| 全身型JIA | 关节炎 | 每天发热(弛张热)至少持续3天,伴有以下一项或多项: • 短暂、非固定的红斑样皮疹 • 淋巴结肿大 • 肝和/或脾肿大 • 浆膜炎(如心包炎、胸膜炎) |
| 少关节型JIA | 发病最初6个月内受关节数≤4个 | • 抗核抗体阳性:女孩多见,易发生慢性虹膜睫状体炎(需要定期眼科检查) • 类风湿因子阳性:年长儿童多见,类似成人类风湿关节炎,预后较差 |
| 多关节型JIA (RF阴性) | 发病最初6个月内受关节数≥5个 | • 类风湿因子检测为阴性 |
| 多关节型JIA (RF阳性) | 发病最初6个月内受关节数≥5个 | • 类风湿因子检测为阳性(年长儿童多见,预后较差) |
| 银屑病性JIA | 关节炎 | • 伴有银屑病(牛皮癣) • 或有银屑病病史 • 或有银屑病家族史,同时伴有指(趾)炎 |
| 与附着点炎相关的关节炎 | 关节炎和/或附着点炎 | • 伴有或伴有附着点炎(肌腱附着于骨骼的部位炎症) • 或有附着点炎相关关节炎病史 • HLA-B27阳性 • 发病年龄≥6岁 • 男性多见 |
| 未分类的JIA | 满足JIA核心标准,但不属于以上任何一类 | - |
注意: JIA的诊断是回顾性的,必须在发病6个月后才能最终确定其属于哪一类型。
系统性红斑狼疮
SLE是一种累及多系统的自身免疫性疾病,诊断标准也经历了多次更新。2025年EULAR/ACR SLE分类标准是国际主流。
该标准采用加权系统,一个患者如果满足以下条件,即可分类为SLE:

(图片来源网络,侵删)
- 抗核抗体阳性(ANA滴度≥1:80,是进入评分系统的前提)。
- 总加权分数≥10分。
评分项目包括:
- 临床特征:如急性/亚急性皮肤狼疮(加权分最高)、慢性皮肤狼疮、口腔/鼻溃疡、非-scarring脱发、滑膜炎、浆膜炎、肾脏病变(如狼疮性肾炎)、神经系统症状、发热、血小板减少、溶血性贫血等。
- 免疫学特征:抗ds-DNA抗体、抗Sm抗体、抗磷脂抗体、补体低(C3/C4)、淋巴细胞减少等。
重要提示: 分类标准主要用于临床试验和流行病学研究,在临床诊断中,医生会结合典型的多系统受累表现和自身抗体进行综合判断。
皮肌炎
儿童皮肌炎是一种以皮肤和肌肉炎症为特征的自身免疫病。
诊断通常基于Bohan & Peter标准(1975年,经典但仍在使用):
- 对称性近端肌无力:如上臂、大腿、颈部肌肉无力。
- 血清肌酶升高:如肌酸激酶、醛缩酶、乳酸脱氢酶等。
- 肌电图异常:提示肌源性损害。
- 肌肉活检异常:可见炎症细胞浸润、肌纤维坏死等特征性病理改变。
- 特征性皮肤损害:如向阳性紫红斑(上眼睑)、Gottron征(指关节伸侧红斑)、披肩疹(V区红斑)等。
确诊皮肌炎通常需要满足第5条(特征性皮疹),并加上其他4条中的1-2条,对于仅有典型皮疹而无明显肌无力的患者,称为“无肌病性皮肌炎”。
诊断流程总结
当怀疑孩子患有风湿病时,家长通常会经历以下流程:
- 首诊:前往儿科或儿童保健科,医生进行初步评估。
- 转诊:高度怀疑风湿病时,医生会建议转诊至儿童风湿免疫科。
- 专科评估:
- 详细问诊:医生会像侦探一样,详细询问孩子的所有症状,包括发烧、皮疹、关节疼痛、眼睛发红、食欲精神变化等。
- 系统查体:从头到脚仔细检查,特别是关节、皮肤、心肺腹部等。
- 开具检查:
- 血液检查:血常规、炎症指标(血沉、C反应蛋白)、肝肾功能、自身抗体谱(ANA、ENA、dsDNA等)。
- 影像学检查:根据需要做关节超声、X光、甚至MRI。
- 专科检查:如怀疑眼病(JIA相关),需转诊眼科进行裂隙灯检查。
- 综合分析:风湿科医生会结合所有信息,对照国际诊断标准,并排除感染、肿瘤等其他疾病,最终做出诊断。
- 制定治疗方案:明确诊断后,医生会根据疾病类型、活动度和严重程度,制定个体化的治疗方案。
给家长的重要提醒
- 早期诊断至关重要:儿童风湿病如果延误诊断和治疗,可能导致关节畸形、残疾、重要器官永久性损伤等严重后果。
- 不要恐慌,但需重视:出现疑似症状时,应及时就医,但不要过度焦虑,儿童风湿病在现代医学下是可以有效控制的。
- 相信专业医生:儿童风湿病的诊断非常专业,建议到设有儿童风湿免疫科的正规大医院就诊。
- 检查结果需综合解读:没有“风湿病抗体”这一说,ANA、RF等指标只是辅助工具,阳性不代表一定是风湿病,阴性也不能完全排除,解读结果必须结合临床。
- 长期管理是关键:一旦确诊,风湿病通常需要长期甚至终身的随访和管理,家长需要与医生建立良好的合作关系,共同守护孩子的健康。
希望这份详细的解释能帮助您更好地理解儿童风湿病的诊断过程。




