这是一个非常好的问题,也是很多患者和家属会混淆的地方。
(图片来源网络,侵删)
简单直接的回答是:类风湿多肌痛不是类风湿关节炎。
它们是两种完全不同的疾病,只是名字里都有“类风湿”三个字,容易引起误解,下面我将从多个角度为您详细解释它们的区别和联系。
核心区别:一个“肌”,一个“关节”
这是理解两者最根本的区别:
- 类风湿多肌痛: 病变主要在肌肉和软组织,它是一种以肌肉疼痛和僵硬为主要特征的炎症性疾病,它的“炎”是发生在肌腱、关节囊等滑膜外组织的。
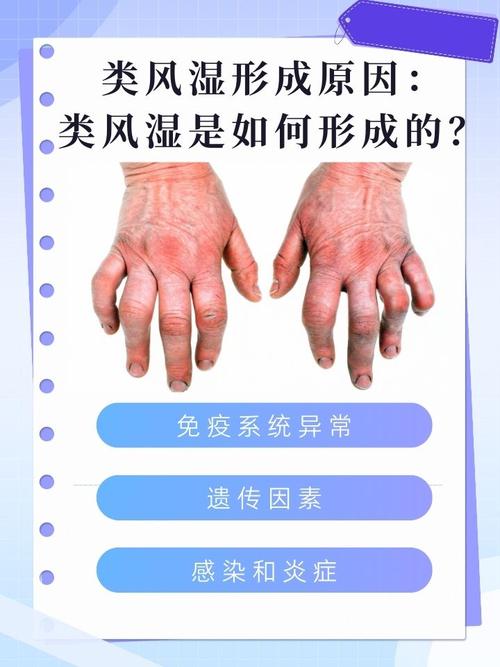
- 类风湿关节炎: 病变主要在关节滑膜,它是一种以关节滑膜的慢性、侵蚀性炎症为特征的自身免疫性疾病,它的“炎”是发生在关节内部的。
详细对比表格
为了让您更清晰地理解,我们用一个表格来对比:

(图片来源网络,侵删)
| 特征 | 类风湿多肌痛 | 类风湿关节炎 |
|---|---|---|
| 核心病变部位 | 肌肉、肌腱、关节囊等滑膜外组织 | 关节滑膜 |
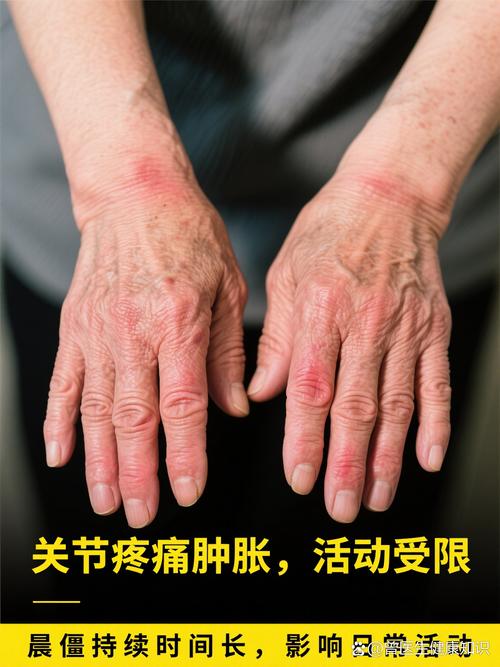
| 主要症状 | 对称性的肌肉疼痛和僵硬,特别是肩部、颈部和臀部,疼痛是弥漫性的,不像RA那样集中在关节。 | 对称性的关节肿痛,最常影响手、足的小关节(如近端指间关节、掌指关节)。 |
| 晨僵 | 有,通常持续较短(一般<1小时),活动后可明显缓解。 | 有,且非常严重和持久(gt;1小时,甚至整个上午),活动后缓解不明显。 |
| 关节肿胀 | 没有真正的关节肿胀,因为肌肉疼痛,患者可能感觉活动受限,但医生检查时看不到关节像RA那样明显肿胀。 | 有明显的关节肿胀,由滑膜炎症和积液引起,是RA的典型体征。 |
| 系统性影响 | 相对较轻,但可有低热、乏力、体重下降等全身症状。 | 较常见,可引起类风湿结节、血管炎、肺间质病变、心脏问题等系统性损害。 |
| 年龄与性别 | 几乎50岁以上人群,女性发病率更高(男女比约1:2)。 | 可发生在任何年龄,高峰在30-50岁,女性发病率更高(男女比约1:3)。 |
| 实验室检查 | 血沉和/或C反应蛋白通常显著升高。 | 类风湿因子和/或抗环瓜氨酸肽抗体可能阳性(但阴性也不能完全排除),血沉和CRP也可能升高。 |
| 影像学检查 | X光等影像学检查通常无异常,或仅有少量软组织肿胀。 | X光、MRI等可见关节侵蚀、骨质破坏和关节间隙狭窄等特征性改变。 |
| 治疗 | 对小剂量糖皮质激素(如泼尼松)反应极好,通常很快就能缓解。 | 治疗方案更复杂,需要使用改善病情抗风湿药(如甲氨蝶呤)、生物制剂等,糖皮质激素只是辅助治疗。 |
为什么名字里都有“类风湿”?
这是一个历史遗留问题,在医学发展的早期,医生们观察到这两种疾病在症状上(如疼痛、晨僵、好发于女性)有相似之处,并且它们都属于风湿免疫性疾病范畴,都存在炎症反应,PMR最初被认为是RA的一种轻型或变异型。
但随着医学研究的深入,科学家们发现它们的发病机制、病变部位、临床表现和治疗方法都有本质的不同,因此将它们明确地分成了两种独立的疾病。
两者有关系吗?
是的,它们存在一定的关联,这也是为什么容易混淆:
- 可能共存或相继发生: 研究发现,有部分PMR患者,尤其是年龄较大、抗CCP抗体阳性的患者,在几年后可能会发展为真正的类风湿关节炎,反之,RA患者的早期症状也可能表现为肌肉疼痛。
- 共同的病理基础: 它们都属于自身免疫性疾病,免疫系统错误地攻击了身体的正常组织,导致炎症,它们可能共享一些遗传或环境风险因素。
- 治疗有重叠: 糖皮质激素是治疗PMR的一线药物,也是治疗RA急性期症状的重要辅助药物。
总结与建议
- 核心记忆点: 类风湿多肌痛是“肌肉痛”,类风湿关节炎是“关节肿痛”,抓住这个核心区别,就能把它们区分开来。
- 诊断是关键: 由于两者在早期症状上可能有重叠,且可能共存,因此准确的诊断至关重要,这需要风湿免疫科医生结合您的病史、体格检查、血液化验和影像学检查结果进行综合判断。
- 不要自行诊断: 如果您或家人出现持续性的肌肉或关节疼痛,切勿自行判断或用药,请务必及时到正规医院的风湿免疫科就诊,让专业医生为您明确诊断并制定合适的治疗方案。
希望这个详细的解释能帮助您彻底理解类风湿多肌痛和类风湿关节炎的区别!
(图片来源网络,侵删)




