这并非一个单一的疾病,而是指患有风湿免疫性疾病(如类风湿关节炎、系统性红斑狼疮、ANCA相关性血管炎等)的患者,其血管炎本身或其治疗过程导致了肺部受累,并在此基础上发生了感染,这是一个病情危重、诊断和治疗都极具挑战性的临床状况。
(图片来源网络,侵删)
为了更好地理解,我们将这个问题拆解成几个部分来阐述:
第一部分:什么是风湿性血管炎?
风湿性血管炎是指由系统性自身免疫性疾病引起的血管炎症,身体的免疫系统错误地攻击自身的血管壁,导致血管发炎、变窄、堵塞甚至破裂,根据病因不同,主要分为两大类:
- 继发性血管炎:这是最常见的情况,即血管炎作为另一种已知的风湿病(如类风湿关节炎、系统性红斑狼疮、干燥综合征等)的并发症出现。
- 类风湿关节炎血管炎:是RA最严重的关节外表现之一,主要影响中小动脉。
- 系统性红斑狼疮:可引起多种血管炎样病变,尤其是影响到肾脏和肺部时。
- 原发性血管炎:这是一组以血管炎为主要或唯一表现的风湿病,其本身就是一种独立的疾病。
- ANCA相关性血管炎:包括肉芽肿性多血管炎、显微镜下多血管炎和嗜酸性肉芽肿性多血管炎,这类疾病极易累及肺部,是“风湿性血管炎肺部感染”的核心关注点之一。
- 大动脉炎:主要影响大动脉,肺部受累相对少见。
第二部分:为什么血管炎患者容易发生肺部感染?
血管炎患者肺部感染的风险极高,原因是一个“完美风暴”的组合,主要由两大因素造成:
血管炎本身对肺部的直接攻击(肺血管炎)
血管炎可以直接累及肺部的血管,导致多种肺部病变,这些病变本身就容易继发感染:
(图片来源网络,侵删)
- 肺泡出血:炎症破坏肺泡壁的毛细血管,导致血液进入肺泡,血液是细菌极佳的培养基,极易导致细菌性肺炎或真菌感染。
- 肺间质性病变/纤维化:慢性炎症导致肺组织(间质)发炎、变厚、纤维化,这种结构破坏会削弱肺部的防御功能,如清除病原体的能力下降,为感染创造了条件。
- 结节或空洞形成:血管炎可以在肺部形成炎性结节,这些结节中心可能坏死、液化,形成空洞,空洞是细菌(如结核分枝杆菌)或真菌(如曲霉菌)定植和生长的温床,可能导致难治性感染或真菌球。
- 气道病变:某些血管炎(如EGPA)会引起嗜酸性粒细胞浸润气道,导致支气管炎或哮喘,增加呼吸道感染风险。
治疗血管炎的免疫抑制药物
这是导致感染风险急剧升高的最主要原因,为了控制血管炎,患者必须使用强大的免疫抑制剂,这些药物会“麻痹”或“抑制”免疫系统,使其无法有效对抗入侵的病原体。
- 糖皮质激素:如泼尼松,大剂量使用会显著抑制中性粒细胞等免疫细胞的功能和数量。
- 传统合成改善病情抗风湿药:如甲氨蝶呤、来氟米特等。
- 生物制剂:如肿瘤坏死因子-α抑制剂(阿达木单抗、英夫利西单抗等)、利妥昔单抗(抗B细胞治疗)等,这些药物靶向免疫系统的关键环节,导致免疫力严重下降。
- JAK抑制剂:如托法替布,通过抑制JAK-STAT信号通路来抑制免疫。
血管炎本身已经让肺部“千疮百孔”(肺泡出血、间质病变等),而治疗药物又给患者套上了“枷锁”(免疫力低下),内外夹攻,使得肺部感染的发生率、严重程度和死亡率都远高于普通人群。
第三部分:如何诊断“风湿性血管炎肺部感染”?
诊断极其困难,因为血管炎的活动性病变和肺部感染在影像学和临床症状上非常相似,容易混淆。
- 共同症状:发热、咳嗽、咳痰、呼吸困难、胸痛、低氧血症。
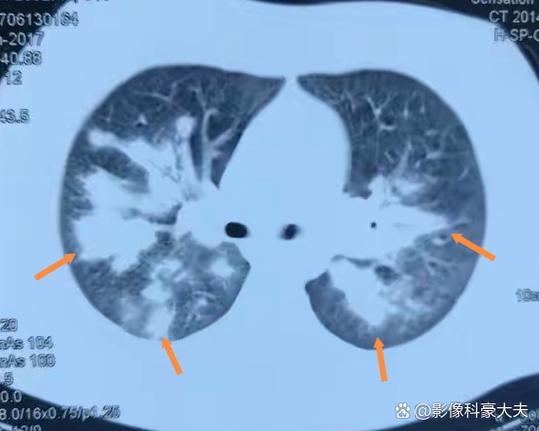
- 共同影像学表现(胸部CT):
- 磨玻璃影:既可以代表肺泡出血,也可以代表肺炎。
- 斑片状、实变影:既可以代表血管炎的肺泡浸润,也可以代表细菌性肺炎。
- 结节、空洞:既可以代表血管炎的肉芽肿,也可以代表结核或真菌感染。
诊断的关键在于“鉴别诊断”,通常需要综合以下手段:
- 详细的病史和用药史:非常重要!了解患者所患的风湿病类型、正在使用的免疫抑制剂种类和剂量。
- 实验室检查:
- 炎症指标:血常规、CRP、ESR,在感染和血管炎活动时都可能升高,特异性不强。
- 自身抗体:ANCA(对诊断ANCA相关性血管炎至关重要)、抗CCP抗体、抗ds-DNA抗体等。
- 病原学检查:痰培养、血培养、G试验(曲霉菌/念珠菌)、GM试验(曲霉菌)、病毒核酸检测等,但免疫抑制患者可能无法产生足够的病原体,导致结果阴性。
- 影像学检查:高分辨率胸部CT是评估肺部病变性质的关键,经验丰富的放射科医生可能会根据一些细微差别(如分布、形态)提出倾向性意见。
- “金标准”——支气管镜检查:
- 支气管肺泡灌洗:这是最有价值的检查,灌洗液可以送去:
- 细胞学分析:计算中性粒细胞比例(提示细菌感染)、淋巴细胞比例(提示病毒感染)、嗜酸性粒细胞比例(提示EGPA或过敏)以及是否有含铁血黄素细胞(肺泡出血的特异性标志)。
- 病原学检测:对灌洗液进行涂片、培养、宏基因组二代测序等,能大大提高病原体的检出率。
- 肺活检:如果高度怀疑是血管炎本身的活动,可以通过支气管镜或外科手术获取一小块肺组织,进行病理学检查,直接看到血管壁的炎症细胞浸润,是确诊血管炎的金标准。
- 支气管肺泡灌洗:这是最有价值的检查,灌洗液可以送去:
第四部分:如何治疗?
治疗策略是“双线作战”,既要控制感染,又要控制血管炎,同时要平衡免疫抑制的风险。
-
抗感染治疗(首要任务,刻不容缓)
- 经验性治疗:在病原体未明之前,根据当地流行病学和患者情况,立即开始广谱、强效的经验性抗生素治疗,通常需要覆盖细菌、真菌(特别是曲霉菌)和非典型病原体。
- 目标性治疗:一旦病原学结果明确,立即调整为针对性的窄谱抗生素,以减少副作用和耐药性。
- 特殊病原体:要高度警惕结核、真菌(曲霉菌、念珠菌)、卡氏肺囊虫肺炎等机会性感染。
-
血管炎的治疗(核心与难点)
- 区分是感染驱动还是疾病活动:这是治疗决策的十字路口。
- 如果高度怀疑是感染引起的病情加重:首要任务是控制感染,可能需要暂时减量或停用部分免疫抑制剂(如甲氨蝶呤、JAK抑制剂),但糖皮质激素通常需要维持或根据情况调整,因为它既能抗炎也能防止肾上腺危象,感染控制后,再逐步恢复免疫抑制治疗。
- 如果高度怀疑是血管炎本身的活动:则需要加强免疫抑制治疗,加大糖皮质激素剂量,或使用更强效的免疫抑制剂(如环磷酰胺、利妥昔单抗),以迅速控制血管炎,防止器官不可逆损伤。但这会极大地增加感染风险,形成恶性循环。
- 多学科协作:这种情况的处理必须由风湿免疫科医生、呼吸科医生、感染科医生共同商议,制定个体化的治疗方案。
- 区分是感染驱动还是疾病活动:这是治疗决策的十字路口。
-
支持治疗
- 氧疗:对于低氧血症的患者至关重要。
- 机械通气:对于重症呼吸衰竭患者,可能需要进入ICU进行呼吸支持。
- 营养支持:保证患者有足够的抵抗力。
总结与警示
风湿性血管炎肺部感染是风湿免疫科和呼吸科面临的严峻挑战,它就像一个“罗生门”,感染和血管炎的真相常常被掩盖。
给患者的核心建议:
- 绝对遵从医嘱:不要自行增减或停用免疫抑制剂,这是预防感染的关键。
- 警惕早期症状:一旦出现不明原因的发热、咳嗽、咳痰、痰中带血、气短,必须立即就医,并告知医生自己患有风湿病和正在使用的药物。
- 定期复查:定期监测血常规、肝肾功能等,评估药物副作用和免疫状态。
- 预防感染:注意个人卫生,避免去人多拥挤的地方,流感季接种流感疫苗和肺炎疫苗,预防卡氏肺囊虫肺炎(医生会根据情况开具预防药物)。
这个领域的治疗需要高度的专业知识和临床经验,患者应积极配合多学科团队的治疗,才能最大程度地度过危机。




