这是一个非常好的问题,也是很多患者和家属会混淆的概念。
(图片来源网络,侵删)
简单直接的回答是:风湿多肌痛不是类风湿。
虽然它们的名字里都有“风湿”二字,而且症状有相似之处,但它们是两种完全不同的疾病,把它们混淆,可能会导致延误治疗或接受错误的治疗。
下面我们来详细对比一下这两种疾病,您就能清楚地看出它们的区别了。
核心区别一览表
| 特征 | 风湿多肌痛 | 类风湿关节炎 |
|---|---|---|
| 本质 | 一种老年性、炎症性综合征,主要影响软组织(肌腱、滑囊、肌肉)。 | 一种慢性、系统性、自身免疫性疾病,主要攻击关节滑膜,最终导致关节破坏。 |
| 好发人群 | 几乎只发生在50岁以上的人群,平均发病年龄70岁左右。 | 可发生在任何年龄,多见于20-50岁的青壮年,女性患者是男性的3倍。 |
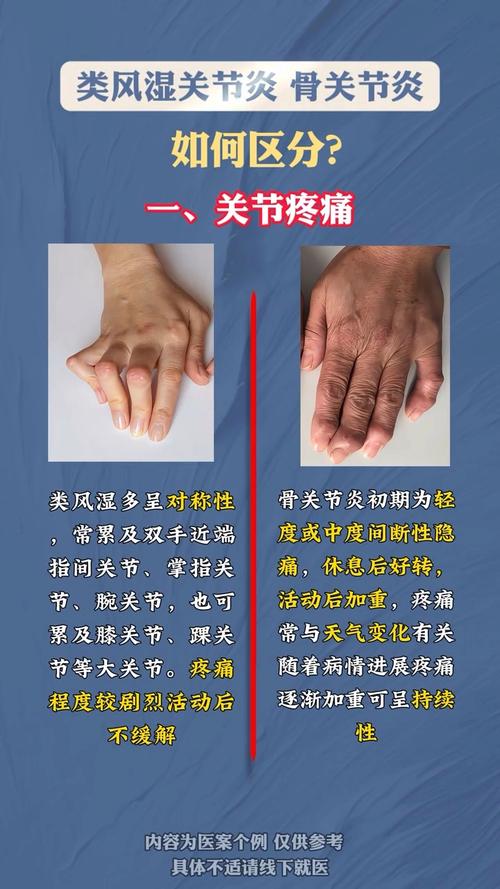
| 主要症状 | 对称性的肩颈部、臀部、大腿等部位的肌肉僵硬和疼痛,尤其是早晨起床时,被称为“晨僵”,但活动后可明显缓解。 | 对称性的小关节肿胀、疼痛和晨僵(如手指、手腕、脚趾),晨僵持续时间很长(gt;1小时),活动后缓解不明显。 |
| 受累部位 | 肩带肌群(肩、上臂)和骨盆带肌群(臀、大腿)的疼痛和僵硬。 | 手、足小关节最常受累,也可影响大关节、肺部、心脏、血管等其他系统(系统性)。 |
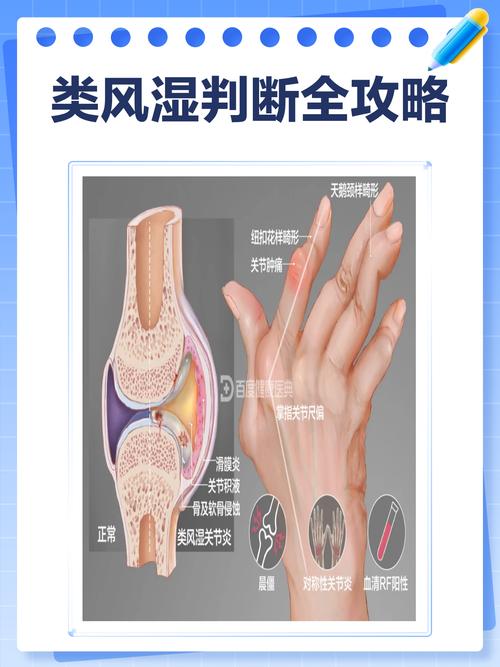
| 实验室检查 | 炎症指标显著升高,特别是血沉 和 C反应蛋白。 | 类风湿因子 和/或 抗环瓜氨酸肽抗体 可能为阳性(但阴性也不能排除),炎症指标也升高,但不如PMR剧烈。 |
| 影像学检查 | 通常没有骨骼侵蚀,可见滑囊炎(如肩峰下、转子间滑囊炎)。 | 早期可见滑膜炎,晚期可见关节间隙狭窄、骨侵蚀和畸形。 |
| 治疗核心 | 小剂量糖皮质激素(如泼尼松)是特效药,通常起效非常快,效果显著。 | 改善病情抗风湿药 是核心治疗,如甲氨蝶呤、来氟米特等,糖皮质激素用于短期控制症状。 |
| 预后 | 自限性疾病,意味着有“自愈”的可能,通常在1-5年内(有时更长)可以停药或减量,不造成永久性关节损伤。 | 慢性、进展性疾病,如果不规范治疗,会导致不可逆的关节畸形和残疾,需要长期甚至终身治疗。 |
一个生动的比喻来理解
-
风湿多肌痛 就像是你身体里的“软组织水管”发炎了,水管里的水(炎症因子)很多,导致水管壁周围的肌肉和肌腱(软组织)又红又肿又痛,感觉僵硬,但水管本身(骨骼)还没坏,只要把炎症(水压)降下来,水管就恢复正常了。
 (图片来源网络,侵删)
(图片来源网络,侵删) -
类风湿关节炎 就像是你身体里的“关节工厂”的“安保系统”出了问题,这个系统(免疫系统)开始攻击工厂里的“生产线”(关节滑膜),导致生产线被破坏,最终工厂(关节)会倒闭、停工,并留下无法修复的废墟(关节畸形和残疾)。
总结与建议
-
名称相似,疾病天差地别:“风湿”是一个宽泛的概念,泛指影响关节、骨骼、肌肉及周围软组织的一大类疾病,而风湿多肌痛和类风湿关节炎只是这个大家族里两个完全不同的成员。
-
年龄是重要线索:如果您是50岁以上的中老年人,突然出现肩、臀部的僵硬和疼痛,风湿多肌痛的可能性很大,如果您是青壮年,手指、脚趾小关节肿痛,则要高度警惕类风湿关节炎。
-
及时就医,明确诊断:由于这两种疾病的治疗方案和预后截然不同,自我诊断是非常危险的,一旦出现持续性的关节或肌肉疼痛,务必及时到正规医院的风湿免疫科就诊,医生会通过详细的问诊、体格检查以及必要的化验和影像学检查来做出准确诊断。
 (图片来源网络,侵删)
(图片来源网络,侵删) -
规范治疗,切勿自行用药:特别是糖皮质激素,虽然是PMR的“特效药”,但长期大剂量使用会有很多副作用,必须在医生指导下,根据诊断结果和病情严重程度制定个体化的治疗方案。
希望这个详细的解释能帮助您彻底搞清楚两者的区别!




