更年期本身不是类风湿关节炎的直接病因,但它会显著影响类风湿关节炎的发生、发展和症状表现。
(图片来源网络,侵删)
更年期如何影响类风湿关节炎的发生和风险?
雌激素水平下降是核心因素
这是两者之间最关键的连接点。
- 雌激素的保护作用:在育龄期女性体内,雌激素被认为对免疫系统有“调节”和“保护”作用,它可以抑制某些促炎因子的产生,并帮助调节免疫细胞的活性,从而可能降低自身免疫性疾病(如类风湿关节炎)的发病风险。
- 更年期的激素变化:女性进入更年期后,卵巢功能衰退,雌激素水平急剧下降,这种激素水平的剧烈变化,打破了原有的免疫平衡,可能导致免疫系统功能紊乱,从而诱发或加重类风湿关节炎,这也是为什么类风湿关节炎在女性中高发,且发病年龄多在40-60岁,恰好与更年期年龄段高度重合。
年龄因素
更年期是女性生命中的一个自然衰老阶段,随着年龄的增长:
- 免疫系统老化:免疫系统的功能会自然发生改变,更容易出现失调,这也是老年人更容易患自身免疫病和感染的原因之一。
- 关节磨损:多年的关节使用会导致软骨磨损和退行性改变,这本身就会引起关节疼痛和僵硬,有时会与类风湿关节炎的症状相混淆,或成为其诱因之一。
更年期如何影响类风湿关节炎的症状和表现?
当一位女性同时处于更年期并患有类风湿关节炎时,她的症状可能会变得更加复杂和严重。
症状叠加,相互混淆
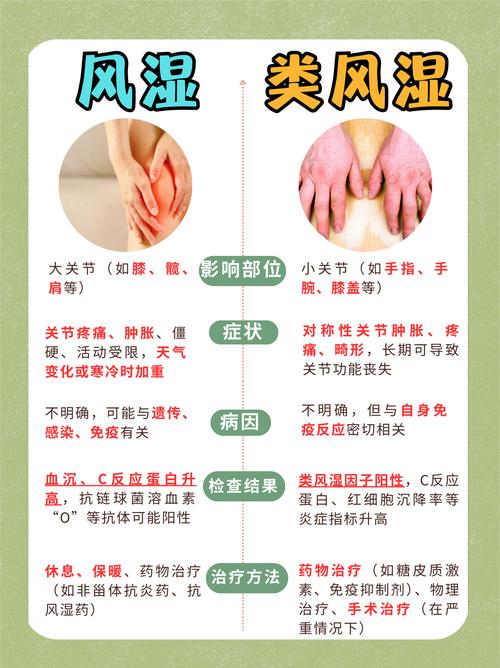
- 关节疼痛与肌肉骨骼疼痛:类风湿关节炎主要引起对称性的小关节(如手指、手腕)肿胀、疼痛和晨僵,而更年期常见的骨质疏松、关节退行性变(骨关节炎)也会引起关节疼痛,这两种疼痛常常叠加在一起,让患者感到“浑身都痛”,难以区分。
- 晨僵:类风湿的晨僵通常持续超过1小时,而更年期相关的关节僵硬可能在活动后很快缓解,但两者并存时,僵硬感会更严重、更持久。
全身性症状加重
- 潮热、盗汗与睡眠障碍:这是更年期的典型症状,会导致夜间睡眠质量严重下降,而睡眠不足又会反过来加剧类风湿关节炎的疲劳感和疼痛感,形成恶性循环,患者白天会感到极度疲惫,难以应对日常活动。
- 情绪波动:更年期激素变化会导致情绪不稳定、焦虑、抑郁,长期忍受类风湿关节炎的疼痛和活动受限,同样会带来巨大的心理压力,两者结合,会使患者的情绪问题更加突出。
心血管疾病风险增加
- 类风湿关节炎的风险:长期的慢性炎症是类风湿关节炎的一个特征,而这种炎症状态会加速动脉粥样硬化,显著增加患者患心脏病、中风等心血管疾病的风险。
- 更年期的风险:雌激素水平的下降本身就会失去对心血管的保护作用,增加心血管疾病的风险。
- 双重打击:当两者并存时,女性患上心血管疾病的风险会“雪上加霜”,远高于普通人群,管理心血管健康对这部分女性至关重要。
如何看待和治疗这种双重挑战?
面对更年期和类风湿关节炎的双重困扰,患者和医生都需要采取更全面、更个体化的管理策略。

(图片来源网络,侵删)
明确诊断是第一步
- 区分疼痛来源:医生需要通过详细的问诊、体格检查、血液检查(如类风湿因子、抗CCP抗体、血沉、C反应蛋白)和影像学检查(X光、超声、MRI)来明确关节疼痛究竟是主要由类风湿引起,还是更年期的骨关节炎,或是两者共同作用的结果,这直接关系到治疗方案的选择。
综合治疗方案
- 积极治疗类风湿关节炎:
- 药物治疗:遵循风湿免疫科医生的指导,规范使用改善病情抗风湿药(如甲氨蝶呤)、生物制剂或靶向药等,目标是控制炎症,缓解症状,防止关节破坏。
- 生活方式:适度运动(如游泳、瑜伽、太极)可以保持关节灵活性和肌肉力量;健康均衡的饮食有助于控制体重和炎症。
- 管理更年期症状:
- 激素替代疗法:对于有适应症且无禁忌症的类风湿关节炎患者,HRT可能是一个选择,研究表明,HRT甚至可能对类风湿关节炎的病情活动度有中性或轻微的积极影响,但这必须在医生严格评估后决定,因为HRT也有其自身的风险。
- 非激素疗法:对于不能或不愿接受HRT的患者,可以使用其他药物(如某些抗抑郁药)或植物雌激素来缓解潮热等症状。
- 关注心血管健康:
- 定期监测血压、血脂、血糖。
- 戒烟、限酒、低盐低脂饮食、坚持规律运动。
- 必要时在医生指导下使用保护心血管的药物。
身心同治
- 心理支持:认识到这是一种复杂的状况,寻求家人、朋友的理解和支持,必要时可以寻求心理咨询或加入病友互助小组。
- 压力管理:学习放松技巧,如冥想、深呼吸、正念等,以应对疼痛和情绪压力。
更年期和类风湿关节炎之间的关系可以概括为:更年期的激素风暴(尤其是雌激素下降)是点燃类风湿关节炎这团“火”的助燃剂,而更年期的各种不适症状则会让这团“火”烧得更旺、更复杂。
对于处于这个年龄段的女性,如果出现关节肿痛等症状,应高度警惕类风湿关节炎的可能性,并及时到风湿免疫科就诊,在接受治疗时,一定要将自己的更年期情况告知医生,以便制定一个兼顾类风湿关节炎和更年期管理的综合治疗方案,从而最大限度地提高生活质量。

(图片来源网络,侵删)




