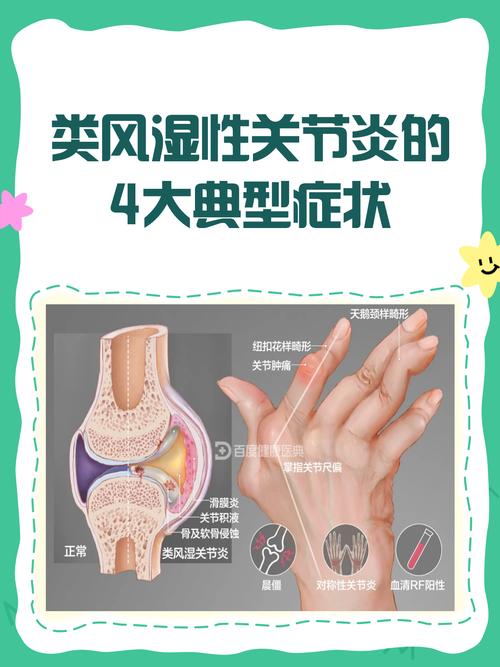
这是一个非常常见且重要的问题,答案是:即使类风湿关节炎得到了很好的控制,患者仍然可能会感到疼痛。
(图片来源网络,侵删)
“控制”和“不疼”是两个不同的概念,我们可以把“控制”理解为“疾病活动度低”,而“不疼”则是“症状完全消失”。
下面我们来详细解释为什么控制了还会疼,以及这种疼痛可能来自哪里。
什么是“类风湿得到控制”?
我们需要明确“控制”的标准是什么,医生通常使用以下指标来判断病情是否被控制:
- 临床缓解: 这是最理想的状态,通常指满足以下标准(如ACR/EULAR标准):
- 晨僵时间 < 15分钟
- 无乏力感
- 无关节痛(医生评估)
- 无关节压痛(医生评估)
- 无关节肿胀(医生评估)
- 血沉(ESR)或C反应蛋白(CRP)水平正常
- 低疾病活动度: 如果达不到完全缓解,但以上指标都明显改善,炎症指标也显著下降,也可以认为是得到了良好控制。
关键点: 即使达到了“临床缓解”,标准中也可能允许“医生评估无关节痛”,但患者的主观感受可能仍然存在。

(图片来源网络,侵删)
为什么“控制了”还会疼?
即使关节的急性炎症(红、肿、热、痛)得到了有效控制,疼痛的根源可能并没有完全消失,疼痛可能来自以下几个方面:
结构损伤和机械性疼痛(最常见的原因)
这是导致“控制了还疼”的最主要原因。
- 关节破坏: 在类风湿关节炎确诊和有效治疗之前的“窗口期”,未经控制的炎症会侵蚀关节软骨和骨骼,造成不可逆的损伤,如关节畸形、半脱位、骨磨损等。
- 机械性疼痛: 这些被破坏的关节就像一台零件磨损、变形的机器,在日常活动中,关节面之间不再平滑匹配,肌肉和韧带为了维持关节稳定而过度紧张,从而产生慢性、钝痛或酸痛,这种疼痛在活动后加重,休息后可能缓解,但不会消失。
- 类比: 这就像你把一辆严重生锈的汽车重新喷漆(控制了炎症),但车身的凹陷和引擎的磨损(结构损伤)依然存在,开起来依然会有异响和颠簸感。
中枢敏化
这是一个更复杂的神经学原因。
- 长期疼痛的“记忆”: 在疾病活动期,持续的剧烈疼痛会改变我们中枢神经系统(大脑和脊髓)的“疼痛阈值”,即使外周炎症消失了,大脑对疼痛信号的“放大器”可能还开着,对一些正常的刺激(如触摸、轻微的压力)也会产生疼痛感。
- 表现: 这种疼痛可能是弥漫性的、烧灼样的,或者对疼痛异常敏感(痛觉过敏)。
持续的、低度的炎症
虽然疾病达到了“临床缓解”,但在微观层面,可能仍然存在极低水平的炎症。

(图片来源网络,侵删)
- “冰山一角”: 血液中的炎症指标(如CRP)正常,不代表关节内部完全没有炎症,这种微小的、持续的炎症会长期刺激神经末梢,导致轻微但持续的疼痛。
- 滑膜炎的残留: 即使关节不肿了,关节内的滑膜可能仍有轻微的增厚和炎症,这也是疼痛的来源之一。
伴随的肌肉骨骼问题
- 肌肉无力与失衡: 由于关节疼痛和活动减少,关节周围的肌肉会萎缩、力量下降,为了代偿,其他部位的肌肉需要更用力工作,容易导致肌肉劳损、筋膜炎,从而产生新的疼痛点。
- 关节囊和韧带紧张: 长期的炎症和制动会导致关节囊和韧带挛缩、紧张,活动时会有牵拉痛。
其他合并症
- 纤维肌痛综合征: 类风湿关节炎患者合并纤维肌痛的比例很高,纤维肌痛是一种以广泛性肌肉骨骼疼痛、疲劳、睡眠障碍为主要特征的疾病,它与类风湿关节炎是两种不同的病,但常常共存,即使类风湿控制得再好,纤维肌痛的疼痛依然会存在。
该怎么办?
如果你感觉病情已经控制,但仍有疼痛,千万不要灰心,也不要自行停药,正确的做法是:
-
与你的风湿科医生沟通:
- 详细描述疼痛: 告诉医生疼痛的部位、性质(是酸痛、刺痛还是胀痛?)、持续时间和加重/缓解因素。
- 提供疼痛评估: 可以使用疼痛评分(比如0-10分)来量化你的疼痛程度。
- 医生会重新评估: 医生会检查你的关节是否有新的肿胀或压痛,并可能复查炎症指标,以判断是疾病活动度升高还是其他原因。
-
区分疼痛类型,对症治疗:
- 如果是机械性疼痛(结构损伤):
- 物理治疗: 这是核心!通过专业的康复锻炼,增强肌肉力量、改善关节稳定性、提高活动范围,可以显著减轻机械性疼痛。
- 辅助工具: 使用矫形器、助行器等,可以分担关节压力。
- 手术: 对于严重畸形、功能丧失的关节,关节置换术等手术是最终解决疼痛和恢复功能的非常有效的方法。
- 如果是中枢敏化或纤维肌痛:
- 非药物治疗: 认知行为疗法、减压疗法、规律的有氧运动(如游泳、瑜伽)非常有效。
- 药物治疗: 医生可能会使用一些特定药物,如度洛西汀、阿米替林等(它们既是抗抑郁药也是镇痛药)。
- 对于任何类型的慢性疼痛:
- 镇痛药: 在医生指导下,短期或规律使用非甾体抗炎药(如布洛芬)、对乙酰氨基酚等。
- 局部治疗: 使用外用凝胶、贴剂等,副作用较小。
- 如果是机械性疼痛(结构损伤):
类风湿关节炎的控制是一个长期过程,目标是“控制疾病活动”,而非“根除疼痛”。
即使炎症得到了有效遏制,由过去的结构损伤、中枢敏化、肌肉问题等引起的慢性疼痛可能会长期存在,但这不代表治疗失败,通过“规范用药 + 积极康复 + 多学科管理”的模式,我们可以学会与这种慢性疼痛共存,最大限度地提高生活质量,让你能够继续享受生活。




