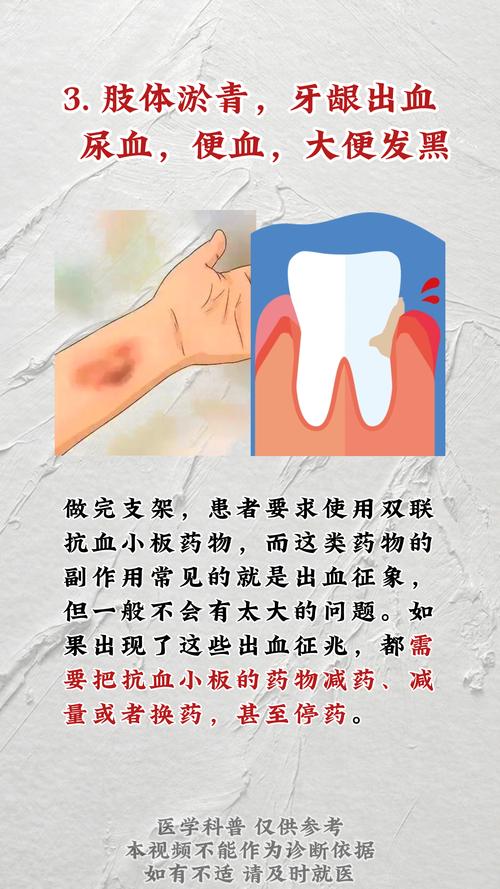
脑梗血管支架手术,医学上更准确的名称是颈动脉或颅内动脉支架植入术,是一种用于治疗因动脉粥样硬化导致的严重血管狭窄,从而预防再次脑梗死的微创手术,虽然它相比传统的开颅手术创伤小,但任何手术都存在风险,尤其发生在脑部,风险更是不容忽视。
(图片来源网络,侵删)
我们可以将这些风险分为几个大类来理解:
与手术操作直接相关的急性风险
这些风险通常发生在手术过程中或术后短期内。
缺血性事件(最核心的风险)
这是支架手术最主要、最严重的风险,手术操作本身可能导致斑块脱落或血栓形成,造成新的脑梗死。
- 斑块脱落/血栓形成:在导丝、导管通过狭窄部位,或球囊扩张挤压斑块时,都可能使斑块表面的血栓或斑块碎片脱落,随血流进入脑部,堵塞远端更小的血管,引发新的脑梗。
- 血管夹层:导丝或导管可能损伤血管内壁,导致血管内膜撕裂,形成“夹层”,这会引发血管急性闭塞或血栓形成,是灾难性的并发症。
- 无复流现象:球囊扩张后,狭窄部位的血管虽然开通了,但远端血管却没有血流恢复,这通常是由于微血栓堵塞了远端毛细血管,非常危险。
出血性事件
- 颅内出血:这是最致命的并发症之一,可能的原因包括:
- 高灌注综合征:对于长期严重狭窄的血管,突然开通后,远端脑组织血流急剧增加,超过了血管的自动调节能力,导致血管破裂出血,这在术前狭窄程度>90%的患者中风险更高。
- 穿支血管破裂:手术器械操作不当,可能损伤从主血管上发出的小穿支血管,这些血管负责供应关键脑区(如基底节区),一旦破裂后果严重。
- 穿刺部位出血:手术通常从大腿根部的股动脉或手腕处的桡动脉进入,穿刺点可能发生血肿、假性动脉瘤,甚至需要输血。
血管损伤
- 血管痉挛:导管和导丝的刺激可能导致血管剧烈收缩,引起血流减少,引发缺血症状,通常可以通过药物缓解。
- 血管穿孔或撕裂:在通过迂曲、钙化的血管时,器械可能导致血管壁撕裂甚至穿孔,这是非常紧急的情况,需要立即处理。
与麻醉相关的风险
如果手术需要全身麻醉,可能会出现:
(图片来源网络,侵删)
- 过敏反应:对麻醉药物或造影剂过敏。
- 呼吸、循环系统问题:如血压剧烈波动、心率失常、呼吸抑制等。
与患者自身状况相关的风险
这些风险与患者的年龄、基础疾病等因素密切相关。
心脑血管基础疾病
- 高血压:血压控制不佳是围手术期出血(尤其是高灌注综合征)和缺血事件的重要诱因。
- 糖尿病:会增加血管病变的严重程度,影响伤口愈合,并增加感染风险。
- 冠心病/心功能不全:心脏是大脑的“泵”,如果心脏功能不佳,无法耐受手术中的血流动力学波动,可能导致心源性事件,甚至心跳骤停。
- 肾功能不全:手术中使用的造影剂需要通过肾脏代谢,可能对已受损的肾脏造成“急性肾损伤”,严重时需要透析。
年龄和一般状况
高龄、长期卧床、营养不良的患者,身体代偿能力差,对手术创伤的耐受性更差,术后恢复更慢,并发症风险也更高。
远期风险
支架内再狭窄或血栓形成
- 再狭窄:数月或数年后,支架内可能因内膜过度增生而再次出现狭窄,这与患者的血脂控制、是否规律服药(尤其是抗血小板药物)密切相关。
- 支架内血栓:这是一种急性、致命的并发症,通常发生在术后早期,主要原因是抗血小板治疗不充分,支架作为异物,会激活血小板,必须通过双联抗血小板治疗(通常是阿司匹林+氯吡格雷/替格瑞洛)来预防。
新发动脉粥样硬化
支架只是解决了局部最严重的问题,但导致动脉粥样硬化的根本原因(如高血压、高血脂、糖尿病、吸烟等)依然存在,如果不进行生活方式干预和药物治疗,其他血管也可能逐渐出现新的狭窄。
如何降低风险?
风险虽然存在,但通过充分的术前评估和精细的术中术后管理,可以将风险控制在可接受的范围内。
-
严格的术前评估:
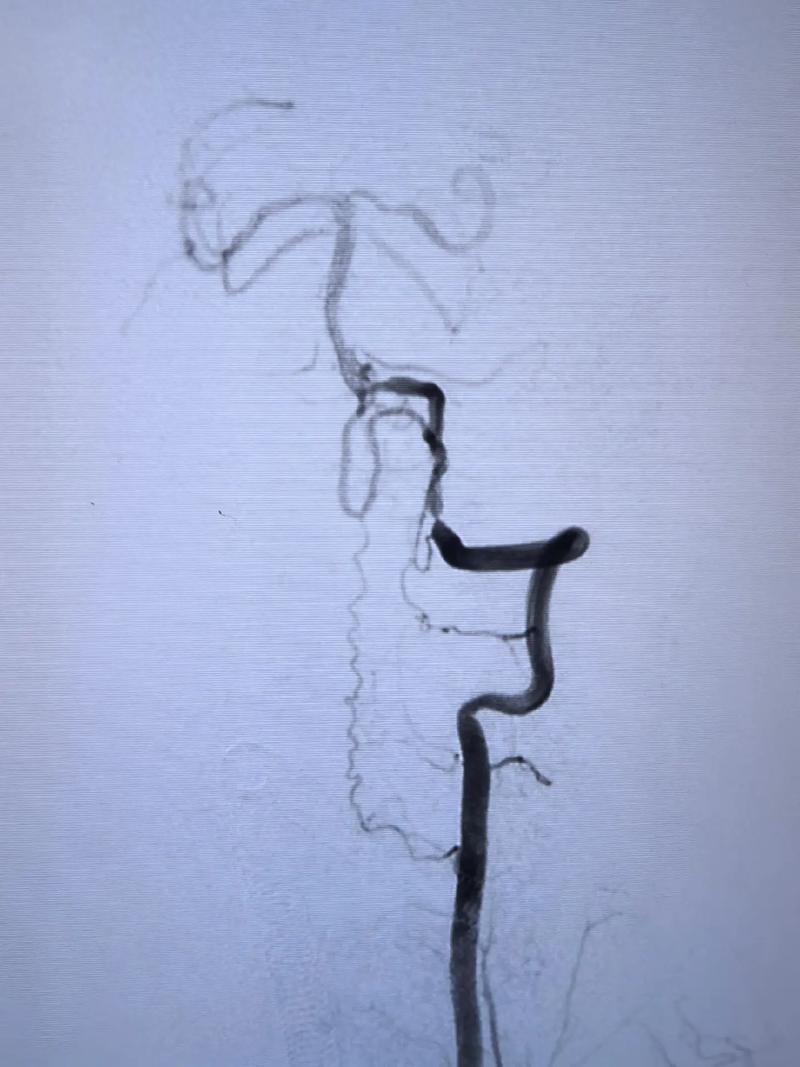
- 影像学检查:通过CTA(CT血管造影)、MRA(磁共振血管造影)或DSA(全脑血管造影,金标准)精确评估狭窄部位、程度、长度、斑块性质(软斑还是硬钙化斑)、血管迂曲程度等。
- 全身状况评估:全面检查心、肺、肝、肾功能,评估是否能耐受手术。
- 神经功能评估:明确本次脑梗的严重程度和范围。
-
经验丰富的医疗团队:
选择有丰富神经介入经验的医生和团队,他们对复杂病变的处理能力和应急反应能力是降低风险的关键。
-
规范的围手术期管理:
- 术前:严格控制血压、血糖,停用某些增加出血风险的药物(如华法林)。
- 术中:使用“远端保护装置”(如伞状滤网),在狭窄部位远端捕获脱落的斑块和血栓,是预防新梗死的“神器”,严密监测生命体征和神经功能。
- 术后:
- 双联抗血小板治疗:必须规律服用至少数月,甚至更长时间,这是预防支架内血栓的生命线,患者绝对不能自行停药。
- 控制危险因素:严格管理血压、血脂、血糖,戒烟限酒,健康饮食,适当运动。
- 定期复查:定期进行影像学检查,监测支架情况和全身血管状况。
脑梗血管支架手术是一项“双刃剑”技术,对于符合指征的严重颈动脉狭窄患者,它能非常有效地预防脑梗复发,其获益远大于风险,它毕竟是一项高风险的脑部手术,存在导致新发脑梗、脑出血等严重并发症的可能。
最终决定是否手术,需要神经内科、神经外科、介入科等多学科医生根据患者的具体情况(狭窄程度、症状、全身状况等)进行综合评估,与患者和家属充分沟通,权衡利弊后做出最合适的决策。




