自身免疫与免疫紊乱 (核心原因)
这是绝大多数风湿性疾病,特别是弥漫性结缔组织病(如类风湿关节炎、系统性红斑狼疮、干燥综合征等)的核心发病机制。

(图片来源网络,侵删)
- 什么是自身免疫? 正常情况下,人体的免疫系统会识别并攻击外来入侵者(如细菌、病毒),但在自身免疫性疾病中,免疫系统功能紊乱,错误地将自身的组织和细胞当作“敌人”进行攻击,从而引发炎症和损伤。
- 关键过程:
- 免疫耐受被打破: 免疫系统失去了对自身抗原的耐受性。
- 产生自身抗体: 免疫细胞会产生针对自身成分的抗体,如类风湿因子、抗CCP抗体、抗核抗体等,这些抗体本身或其形成的免疫复合物会沉积在组织(如关节滑膜、肾脏、皮肤)中,引发强烈的炎症反应。
- 炎症反应失控: 大量的炎症细胞(如T细胞、B细胞、巨噬细胞)聚集在病变部位,释放多种炎症因子(如肿瘤坏死因子-α、白细胞介素-6等),导致组织持续发炎、肿胀、疼痛和最终的结构破坏。
典型疾病:
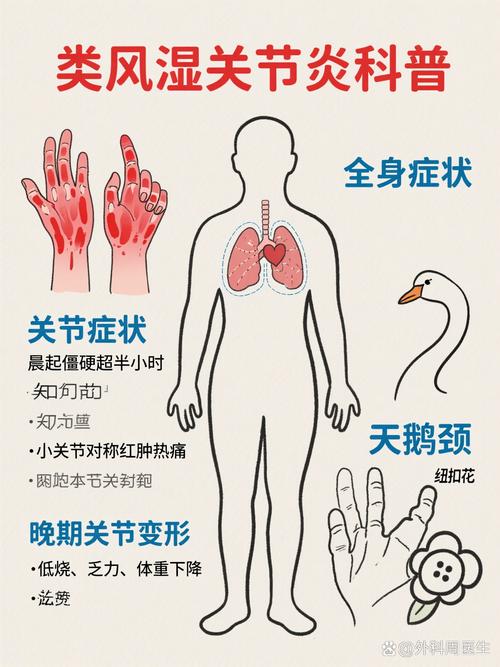
- 类风湿关节炎: 主要攻击关节滑膜。
- 系统性红斑狼疮: 可攻击全身几乎所有器官(皮肤、肾脏、大脑、血液等)。
- 干燥综合征: 主要攻击唾液腺和泪腺。
- 系统性硬化症: 导致皮肤和内脏器官纤维化、硬化。
遗传因素 (重要的内在因素)
遗传易感性是风湿病发生的重要基础,但它通常不是直接决定因素,而是增加个体对环境因素的易感性。
- 家族聚集性: 许多风湿病有明显的家族聚集倾向,如果直系亲属(父母、兄弟姐妹)患有某种风湿病,个体患病的风险会显著增高。
- 特定基因关联: 科学家已经发现某些特定的基因位点与风湿病密切相关。
- HLA基因: 这是人类白细胞抗原基因,与免疫系统识别“自我”和“非我”密切相关。HLA-DR4基因与类风湿关节炎高度相关,HLA-B27基因与强直性脊柱炎和反应性关节炎高度相关。
- 非HLA基因: 如PTPN22、STAT4等基因也被发现与多种风湿病有关,它们主要参与免疫信号通路的调节。
遗传因素为身体“埋下了一颗种子”,但这颗种子是否“发芽”,还需要环境因素的“浇灌”。
环境与感染因素 (重要的外在诱因)
环境因素是触发遗传易感个体发病的关键外部因素。
(图片来源网络,侵删)
-
感染:
- 直接触发: 某些病原体(细菌、病毒)的成分可能与人体自身的组织有相似之处(分子模拟),免疫系统在清除病原体的同时,也“误伤”了自身组织。
- 间接触发: 感染可以激活免疫系统,打破原有的免疫平衡,导致免疫系统紊乱。
- 典型例子:
- 反应性关节炎: 常在肠道感染(如沙门氏菌、志贺氏菌)或泌尿生殖道感染(如衣原体)后发生。
- 风湿热: 由链球菌感染引起,主要攻击心脏和关节。
- EB病毒(人类疱疹病毒4型): 与系统性红斑狼疮、类风湿关节炎等的发病和活动有关。
-
吸烟:
- 这是目前研究最明确、最重要的环境风险因素之一。
- 吸烟会强烈激活免疫系统,促进炎症因子的释放。
- 吸烟会使携带HLA-DR4基因的人患类风湿关节炎的风险显著增加。
- 吸烟还可能影响药物疗效。
-
其他环境因素:
- 激素水平: 许多风湿病(如类风湿关节炎、红斑狼疮)在女性中更为常见,且在怀孕或更年期前后病情可能发生变化,提示雌激素等性激素可能扮演了角色。
- 紫外线: 紫外线照射是系统性红斑狼疮的重要诱因,可能诱导皮肤细胞产生自身抗原。
- 寒冷与潮湿: 虽然不能直接导致风湿病,但寒冷、潮湿的环境可能诱发或加重关节疼痛、僵硬等症状,让患者感觉“天气一变,关节就痛”。
其他因素
- 性别: 除了痛风(男性高发),绝大多数风湿病(如类风湿关节炎、红斑狼疮、干燥综合征)的女性发病率都显著高于男性,这再次强调了激素因素的重要性。
- 年龄: 随着年龄增长,免疫系统功能可能发生改变,累积的损伤也可能增多,因此某些风湿病(如骨关节炎、类风湿关节炎)的发病率会升高。
- 肠道菌群失调: 近年来,“肠-关节轴”成为研究热点,肠道菌群的失衡可能通过影响免疫系统和全身炎症,参与风湿病的发生发展。
风湿性疾病的病因可以概括为:
遗传易感性 + 环境触发因素 → 免疫系统紊乱 → 持续的炎症反应 → 组织和器官损伤
- 遗传提供了“易感”的土壤。
- 环境(如感染、吸烟)像一颗“种子”,种在了这片土壤里。
- 免疫系统的紊乱是这颗种子生根发芽、导致疾病的“核心引擎”。
- 炎症这把“火”烧毁了身体的组织,引起各种临床症状。
风湿病不是单一原因引起的疾病,而是遗传、环境、免疫等多因素交织在一起的复杂结果,理解这些原因有助于我们更好地认识、预防和治疗这类疾病。




