风湿病是一个广义的总称,它包括了上百种不同的疾病,如类风湿关节炎、系统性红斑狼疮、强直性脊柱炎、痛风等,虽然这些疾病的临床表现各异,但它们在病理生理学上有很多共同的通路和最终效应。
(图片来源网络,侵删)
风湿病最基本的病理改变可以概括为:以免疫系统功能紊乱为核心,导致全身多系统、多器官(特别是关节、肌肉、骨骼及血管)发生炎症、损伤和修复反应的慢性过程。
下面我们将其分解为几个核心的病理环节来详细说明:
核心环节:自身免疫紊乱
这是所有风湿病的“总开关”和根本原因。
- 正常情况: 免疫系统能够精确识别“自己”(自身抗原)和“非己”(如细菌、病毒等外来抗原),只攻击外来入侵者。
- 风湿病情况: 免疫系统发生“故障”,失去了对“自己”的耐受能力,错误地将自身的某些组织或细胞成分(如关节滑膜、细胞核内的DNA/蛋白质)当成敌人进行攻击,这种攻击被称为自身免疫反应。
关键效应:炎症反应失控
自身免疫反应的直接后果就是炎症反应的持续、过度和失控,这是导致组织损伤的直接原因。
- 炎症细胞浸润: 大量的免疫细胞,如淋巴细胞(T细胞、B细胞)、巨噬细胞、中性粒细胞等,被错误地招募到目标组织(如关节)中。
- 炎症介质释放: 这些被激活的免疫细胞会释放大量的炎症介质,它们就像是“化学武器”,包括:
- 细胞因子: 如肿瘤坏死因子-α (TNF-α)、白细胞介素-1 (IL-1)、白细胞介素-6 (IL-6) 等,它们是炎症反应的“总指挥”,能放大炎症信号,引起发热、疼痛、组织破坏。
- 前列腺素和白三烯: 导致血管扩张、通透性增加,引起红、肿、热、痛。
- 基质金属蛋白酶: 可以降解关节软骨和骨骼的基质成分,是造成关节破坏的“刽子手”。
主要靶器官的病理改变
炎症反应在不同器官中会引发特征性的病理改变。
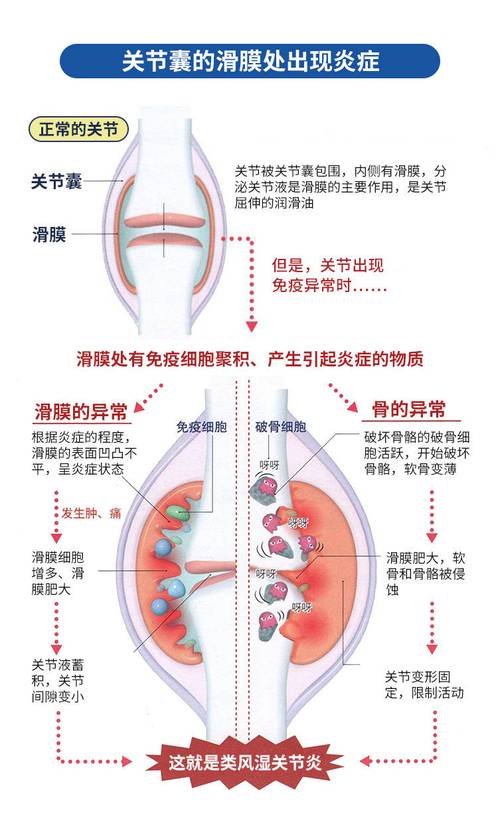
关节(以类风湿关节炎为典型代表)
- 滑膜炎: 这是关节病变的起始和中心环节,关节内衬着一层叫做“滑膜”的组织,在炎症的持续刺激下:
- 滑膜细胞增生、肥大: 滑膜变得异常厚实。
- 血管新生: 滑膜上长出大量异常的新生血管,为炎症细胞提供“补给线”。
- 炎性细胞浸润: 大量淋巴细胞、浆细胞等在滑膜下聚集,形成“淋巴滤泡”。
- 血管翳形成: 增生、肥厚的滑膜与炎性细胞共同形成一种侵袭性的、富含血管和炎性细胞的肉芽肿组织,称为“血管翳”,这是风湿病关节破坏的关键病理特征。
- 关节破坏: 血管翳具有极强的侵蚀性,它会像“肿瘤”一样:
- 侵犯并破坏关节软骨: 释放的酶类降解软骨,导致关节间隙变窄。
- 侵蚀软骨下骨: 导致骨质的破坏、囊性变和骨质疏松。
- 损伤韧带和肌腱: 导致关节畸形、脱位和功能丧失(如天鹅颈、纽扣花畸形)。
- 后期修复与纤维化: 长期的慢性炎症会导致滑膜纤维化,最终形成纤维组织,甚至发生骨性融合,导致关节强直、活动完全丧失。
血管(系统性血管炎)
许多风湿病(如系统性红斑狼疮、ANCA相关性血管炎)会直接攻击血管。
- 血管壁炎症: 炎症细胞浸润血管壁,导致血管壁增厚、变脆。
- 血管腔狭窄或闭塞: 可引起相应器官组织的缺血、坏死。
- 血管破裂出血: 严重时可导致血管破裂出血。
结缔组织(以系统性红斑狼疮为典型代表)
- 免疫复合物沉积: SLE患者体内会产生大量的自身抗体,这些抗体与相应的抗原(如核抗原)结合,形成免疫复合物。
- III型超敏反应: 这些免疫复合物随血液循环,沉积在全身的小血管、肾小球(肾脏)、皮肤、关节等部位的血管壁上。
- 炎症损伤: 沉积的复合物激活补体系统,吸引更多炎症细胞,导致血管炎和局部组织损伤,狼疮性肾炎就是典型的免疫复合物沉积在肾脏引起的。
为了更清晰地理解,我们可以将风湿病的基本病理改变归纳为一条因果链:
自身免疫紊乱 (免疫系统失调) → 炎症反应失控 (释放大量炎症介质) → 炎症细胞浸润 → 靶器官损伤 (如滑膜炎、血管炎、免疫复合物沉积) → 组织结构破坏 (软骨破坏、骨侵蚀、器官功能衰竭) → 后期修复与畸形 (纤维化、强直、瘢痕形成)。
风湿病的基本病理改变是一个由免疫系统启动,以慢性炎症为主要表现形式,最终导致组织器官进行性损伤和功能障碍的复杂病理过程,理解这个核心机制,有助于我们认识不同风湿病的共同特点和差异,并为治疗(如使用抗炎药、免疫抑制剂、生物制剂等)提供理论依据。




