下面我将为您详细解析这个问题,包括原因、表现、紧急处理、治疗策略和预防。
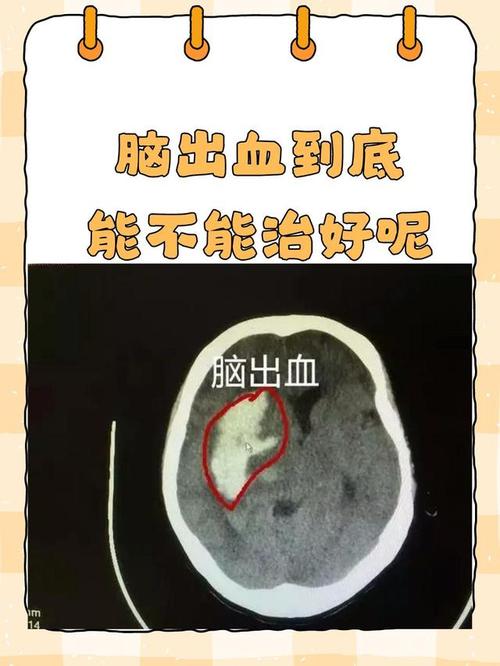
为什么脑梗病人容易发生上消化道出血?
脑梗病人并发上消化道出血,医学上称为“Cushing溃疡”或“神经源性溃疡”,主要原因如下:
-
颅内压增高(最常见原因):
- 机制:当发生大面积脑梗塞或脑水肿导致颅内压急剧升高时,会刺激下丘脑和脑干的自主神经中枢,引起强烈的应激反应。
- 结果:这种反应会导致胃酸分泌过多、胃黏膜血管强烈收缩(缺血)、胃黏膜屏障破坏,最终形成糜烂、溃疡,甚至导致大出血。
-
应激性溃疡(Stress Ulcer):
- 机制:脑梗塞本身是一种严重的“应激事件”,身体在应激状态下,血液会重新分配,胃肠道黏膜的血流量会显著减少,加上胃酸分泌异常,极易损伤胃黏膜,形成溃疡和出血。
-
治疗药物的副作用:
 (图片来源网络,侵删)
(图片来源网络,侵删)- 抗血小板药物:如阿司匹林、氯吡格雷(波立维)等,是预防脑梗复用的基石,但它们会抑制血小板聚集,增加出血风险。
- 抗凝药物:如华法林、新型口服抗凝药(利伐沙班等),用于治疗心源性脑梗(如房颤),但会显著增加全身出血风险,包括消化道出血。
- 溶栓药物:对于急性期脑梗,使用阿替普酶等溶栓药本身就增加了出血风险,包括颅内和消化道。
-
吞咽功能障碍:
- 脑梗病人,特别是脑干或大面积半球梗死的病人,常伴有吞咽困难。
- 结果:可能导致误吸(吸入性肺炎),或因进食困难、长期留置胃管,胃黏膜得不到食物的有效保护,容易发生糜烂和出血。
-
其他因素:
合并严重感染、休克、呼吸衰竭等多器官功能障碍,也会加重应激反应,增加消化道出血风险。
上消化道出血有哪些表现?
家属和医护人员需要高度警惕以下迹象:

- 呕血:最典型的表现,呕吐物可能是:
- 鲜红色血液:提示活动性大出血。
- 咖啡渣样液体:提示血液在胃内停留了一段时间,被胃酸作用后形成。
- 黑便(柏油样便):血液经过肠道消化,硫化铁使粪便变成黑色、发亮、像柏油一样,这是上消化道出血最常见的表现之一。
- 头晕、心慌、乏力、出冷汗:由于失血导致血容量不足,出现贫血和休克的前兆。
- 血压下降、心率加快:失血过多导致循环衰竭的体征。
- 意识状态改变:对于脑梗病人本身意识就不清的,要警惕是否因失血导致脑供血不足加重。
- 血红蛋白和红细胞计数下降:通过血液检查可以明确。
紧急处理和综合治疗策略
一旦怀疑发生上消化道出血,必须立即启动紧急处理流程。
第一步:紧急处理(稳定生命体征)
- 立即禁食禁水:让胃肠道休息,减少胃酸分泌,为胃镜检查和治疗做准备。
- 建立静脉通路,快速补液:迅速输入生理盐水、林格氏液等晶体液,必要时输血(红细胞、血浆),以纠正休克,维持血压和组织灌注。
- 监测生命体征:持续监测心率、血压、呼吸、血氧饱和度和尿量。
- 留置胃管:
- 目的:可以观察胃内是否有出血(如抽吸出咖啡色液体或鲜血),同时可以用于胃内给药(如冰盐水去甲肾上腺素)和胃肠减压。
第二步:药物治疗(抑制胃酸,止血)
-
强效抑酸药(核心治疗):
- 质子泵抑制剂:如奥美拉唑、泮托拉唑、埃索美拉唑等,这是首选药物,能强力抑制胃酸分泌,提高胃内pH值,促进血小板聚集和止血,同时为溃疡愈合创造条件,通常需要静脉大剂量给药。
- H2受体拮抗剂:如法莫替丁、西咪替丁,抑酸效果弱于PPI,可作为辅助或替代药物。
-
止血药:
如氨甲环酸、氨基己酸等,可以辅助抑制纤溶系统,帮助止血,但效果有限,不能替代PPI。
-
生长抑素及其类似物:
如奥曲肽,能显著减少内脏血流量,抑制胃酸和胃蛋白酶的分泌,对控制食管胃底静脉曲张出血和溃疡出血有效。
第三步:内镜下治疗(微创、高效)
在病情相对稳定后,应尽早(通常在24-48小时内)进行急诊胃镜检查。
- 目的:
- 明确诊断:找到出血的病灶(如溃疡、糜烂等)。
- 止血治疗:通过胃镜下进行止血,是最高效的方法,常用方法包括:
- 注射止血:向出血灶周围注射肾上腺素等药物。
- 电凝止血:利用高频电流使出血血管凝固。
- 钛夹止血:用金属夹子夹闭出血血管。
- 热探头/APC止血:利用热效应止血。
第四步:处理脑梗与抗栓/溶栓药物的矛盾(最关键决策)
这是治疗中最棘手、最需要权衡的地方,医生需要根据具体情况做出决策:
-
评估出血风险和获益:
- 出血量大、血流动力学不稳定:必须立即停用所有抗血小板和抗凝药物,以挽救生命为先。
- 出血量小、生命体征平稳:需要评估停用抗栓药物对脑梗复发风险的影响。
-
何时恢复抗栓治疗?
- 这是核心问题,过早恢复,可能再次诱发消化道大出血;过晚恢复,则脑梗复发的风险急剧升高。
- 没有固定时间表,取决于:
- 消化道出血的控制情况:通常在内镜下止血成功、病情稳定后(如3-7天后)开始考虑。
- 脑梗的严重程度和类型:心源性脑梗(如房颤)复发风险极高,可能需要更早(如3-5天)恢复抗凝;而动脉粥样硬化性脑梗,风险相对较低。
- 再次出血的风险:是否有溃疡病史、是否联合用药等。
- 恢复策略:
- 对于抗血小板药(如阿司匹林、氯吡格雷),通常先恢复一种,待消化道情况稳定后再考虑是否加用另一种。
- 对于抗凝药(如华法林、利伐沙班),恢复需要更加谨慎,可能需要重新评估,并在严密监测下(如INR监测)从低剂量开始。
-
特殊情况:溶栓后出血
如果是在静脉溶栓(rt-PA)后发生的出血,情况极其凶险,处理原则是立即停用溶栓药,并积极支持治疗,包括输注血小板和冷沉淀来对抗溶栓效应。
预防
对于所有高风险的脑梗病人,预防上消化道出血至关重要。
-
预防性用药:
- 对于有高风险因素(如大面积脑梗、机械通气、既往有溃疡病史、使用抗凝/抗血小板药)的病人,应早期(通常在入院后24-48小时内)开始使用PPI进行预防。
-
风险评估:
使用评分系统(如Rockall评分、Blatchford评分)评估病人发生消化道出血的风险,对高风险者加强预防。
-
积极处理原发病:
控制脑水肿,降低颅内压,是预防Cushing溃疡的根本。
-
营养支持:
对吞咽困难的病人,尽早开始肠内营养(如鼻饲),营养物质可以保护胃黏膜,预防应激性溃疡。
-
合理用药:
在病情允许的情况下,尽量使用对胃肠道损伤较小的药物,并避免不必要的联合用药。
脑梗病人并发上消化道出血是一个“雪上加霜”的危重并发症,处理原则是:
- 先救命:立即禁食、补液、输血,稳定生命体征。
- 找根源:尽快使用抑酸药和急诊胃镜明确诊断并止血。
- 做权衡:在神经内科和消化科医生共同决策下,谨慎评估是继续使用还是暂停/恢复抗栓/溶栓药物,这是决定病人预后的关键。
- 重预防:对所有高风险病人早期使用PPI,是避免悲剧发生的重要措施。
家属在此期间应保持冷静,积极配合医生的治疗方案,并与医疗团队保持密切沟通。




